産業保健における救急危機管理 ~AEDのもたらすもの~
(さんぽいばらき 第24号/2005年11月発行)
(株)日立製作所 日立健康管理センタ
原山 信也
PDF版 ![]()
はじめに
2004年7月「非医療従事者による自動体外式除細動器(AED)の使用のあり方検討会報告書」(以下報告書)が取りまとめられ、心室細動および無脈性心室頻拍による心停止者に対して、現場にたまたま居合わせた一般市民が、自動体外式除細動器(automated external defibrillator: AED)を用いて除細動を実施することを、緊急避難として認めるに至った。現在、日本における病院外の心原性心停止の件数は、年間2~3万件程度と推定されている。
大まかには一日100名ほどの人が心臓突然死で亡くなっているともいわれており、これは交通事故による死者数の3~4倍にものぼる。
院外心肺停止患者の救命率・社会復帰率の向上には早期の除細動が不可欠であるが、AEDを用いれば、一般市民による除細動(public access defibrillation :PAD)が可能となり、AEDは極めて重要な役割を果たすこととなる。日本国内においても空港や会議場など公共施設をはじめとしてAEDの配備が急速に進みつつあるが、職場領域も例外ではない。
産業保健に携わる医療スタッフには、緊急時の自らの除細動ともに、職場でのPADを含めた救急体制構築に対応する必要がある。
ここでは、AED導入の背景から、これからの望まれる職場における救急危機管理について考えてみたい。
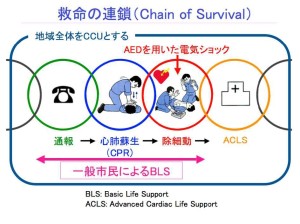
救命の連鎖(Chain of Survival)
アメリカ心臓協会(American Heart Association: AHA)はアメリカ医師会と共に1974年より心肺蘇生(cardio-pulmonary resuscitation: CPR)を中心とした、一次救命処置(Basic Life support: BLS)と二次救命処置(Advanced Cardiac Life Support: ACLS)の指針を作成、その後6年おきに改訂を行ってきた。
その指針は米国国内にとどまらず、次第に国際的にも広く認められるようになっていった。
1992年の改訂では、①「迅速な通報」、②「迅速なCPR」、③「迅速な除細動」、④「迅速なACLS」という4つの輪からなる「救命の連鎖」という概念が提唱され、それぞれの輪を連鎖として完成すべく、それに向けた社会整備についても言及された。
そして、2000年に行われた改訂では、国際蘇生法連絡委員会(International Liaison Committee on Resuscitation: ILCOR)との共同作業により行われ、さらに脳卒中などの循環器以外の疾患も含めたことにより、救急蘇生の国際標準ともいうべきガイドラインとなった。これが『心肺蘇生と救急心血管治療の国際ガイドライン2000』(以下ガイドライン2000)である。
ガイドライン2000の改訂で最も重要な点は、それまでの科学的な根拠に基づき、心肺停止患者に対する早期除細動の有効性を再確認した上で、一般市民が行うBLSの内容に除細動が含まれたことである。
つまり、救命の連鎖の3つまで(①「迅速な通報」、②「迅速なCPR」、③「迅速な除細動」)が、一般市民が行うBLSとして位置づけられ、それに向けた社会環境づくりが勧告されたのである。
ここにおいて、一般市民による除細動PADにはAEDは不可欠な存在であり、救命の連鎖上AEDは重要な役割を果たすこととなった。
AEDの有効性
従来、除細動器の使用には、心電図の判読と除細動適応の判断、除細動出力の設定など、高度な医学的知識と技術が必要であり、医療従事者によってのみ使用されてきた。1970年代より研究開発されてきたAEDは、コンピュータを搭載し、自動的に心電図を解析し除細動が必要かどうか判断、電気ショックの操作を音声メッセージで指示する機器である。AEDの操作は簡単で、音声メッセージに従い、「2つの電極パッドを患者に装着すること」、「除細動のための最終スイッチを押すこと」の2つができれば除細動を行える。AEDの登場により、医学的知識を持たない一般市民でも除細動が行える道が開かれたのである。
AEDの開発・製品化を受けて、早期除細動の有効性を実証したのが1988年に示されたSeattleからの報告である(NEJM, 319:661-66, 1988)。当時、パラメディックだけが実施していた除細動治療を、現場に先着する消防士にAEDで早期除細動を実施したこところ、消防士によるCPRに引き続きパラメディックによって除細動を実施された群の社会復帰率は19%であったのに対し、消防士により初期からCPRと共にAEDを用いての早期除細動を実施した群では、30%の社会復帰率(パラメディックによる除細動群より平均1.5分早い除細動実施)であったと報告された。その当時の他の地域からの報告では、8分以上過ぎてから除細動を実施して社会復帰率が3~5%であり、このSeattleの報告は大きなインパクトであった。
さらにPADの高い効果を示したのが、1997年よりラスベガスを中心に行われたカジノスタディである(NEJM, 343:1206-09, 2000)。医療従事者ではないカジノのガードマンにAEDの使用方法をトレーニングし、カジノ内で発生した患者に対してパラメディック到着前にAEDにより早期に除細動を行った。結果は、意識を失ってからガードマンによるAEDを用いた初回通電までの平均時間は4.4分で、目撃のあった心室細動患者の社会復帰率は59%にも達した。その当時米国国内での心室細動患者の生存率は7%程度であったが、このスタディにおいては、虚脱から3分以内の除細動では生存率は74%にものぼったのである。
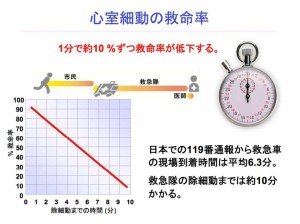
心室細動では、細動発生から除細動が1分遅れる毎に、救命率は7~10%低下するといわれている。除細動実施までの時間が最大の予後決定因子であり、この「時間の壁」を克服するには、AEDは必要不可欠といえる。病院内では3分以内、病院外であっても5分以内の除細動実施が推奨されており、早期の除細動実施という意味において、AEDは極めて大きな役割を担っているのである。
米国でのPAD体制整備
米国ではガイドライン2000の勧告を受けて、次々に公共施設へのAED設置が進められた。当時の米国クリントン大統領は、2000年5月のラジオ演説において、連邦政府ビルや旅客機など、米国全土の公共の場所にAEDを配備する方針を明らかにし、PAD体制整備は米国の国家戦略として強力に推進されたのである。
「心停止発生時の緊急医療に関する法律(Cardiac Arrest Survival Act)」、「地方における救命装置の利用に関する法律(Rural Access to Emergency Devices Act)」が承認され、多額の連邦助成金を拠出し、地方自治体でのAED購入とAED使用訓練の促進が図られた。
ニューヨーク州では1,000名以上の学校にはAEDを配備し、学校行事にはAEDが使用できる人員を確保している。職場領域においても、AEDの職場への設置やAED使用訓練が精力的に展開されている。
現在では、航空機はもちろん、空港やカジノ、学校、一般企業などにも広くAEDは配備されており、多くの成果が報告されている。
自宅でAEDを備えるHome AEDも普及してきている。
逆に、AEDを配備していなかった企業に対しての訴訟も実際に起きてきており、AEDは職場の安全を考える上での必要不可欠な装置として位置づけられている(1997年のルフトハンザ判決では、AEDを搭載していなかったルフトハンザ航空機内で心臓発作を起こした乗客の家族が、航空会社の処置に過失があったと訴えを起こし、270万ドルの賠償がアメリカ連邦控訴裁で認められている)。
日本におけるAED導入
このような世界情勢の中、日本におけるAED使用に関する状況も変化してきた。2001年12月に、航空機内で医師等による速やかな対応を得ることが困難な場合においては、客室乗務員によるAED使用が緊急避難行為として許可された。2003年4月には、それまで医師の直接的指示下においてのみ認められていた救急救命士による除細動が、AEDを用い包括的指示において、医師の具体的指示を待つことなく、直ちに行うことが許可された。
同年8月、除細動に関する構造改革特区提案に対し、全国的に一般人による緊急時除細動を認める方針と厚生労働省が回答、11月に厚生労働省に「非医療従事者による自動体外式除細動器(AED)の使用のあり方検討会」が設置され、2004年7月、ようやく一般市民による除細動が緊急避難行為として認められた。
これにより、日本国内でもPADを行う法的整備が整えられたことになるが、すでにガイドライン2000が示されてから約5年が経過、その間にも、AEDで救えたかもしれない多くの命が心臓突然死により失われてしまったことを我々は忘れてはならない。
2002年11月の高円宮さまの突然のご不幸の原因も心室細動であった。国際的にもPADが認知されている現在、国際社会の中で、日本はこの遅れを早急に取り戻す必要に迫られている。日本国内のPADの体制整備は、急務というべき課題なのである。
非医療従事者によるAED使用の条件
2004年7月に出された報告書においては、「業務の内容や活動領域の性格から、一定の頻度で心停止者に対して応急の対応をすることが期待・想定されている者」では、次の「4つの条件」を満たすことにより、AEDを用いても医師法違反とならないものとする、との方針が明らかにされている。除細動は医行為の一つであり、反復・継続してAEDを使用すればそれは医行為に該当するため、医師法第17条との関係でこの「4つの条件」は示されたものである。
その条件とは、①「医師等を探す努力をしても見つからない等、医師等による速やかな対応を得ることが困難であること」、②「使用者が、対象者の意識、呼吸がないことを確認していること」、③「使用者が、自動体外式除細動器の使用に必要な講習を受けていること」、④「使用されるAEDが医療用具として薬事法上の承認を得ていること」、の4つである。
一方、救命の現場にたまたま居合わせた一般市民がAEDを使うにあたっては、一般的に反復・継続性は認められず、医師法違反にはならないものと考えられる。そのため、あらかじめ講習を受けていることは義務的な条件とはならないが、救命についての理解に立ち、自信を持って救命に積極的に取り組むことを促すためにも、今後一般市民を含む多くの人に講習を受けてもらうことが期待されている。
一般市民のAEDの使用に関しては、医師法違反の問題に限らず、刑事・民事の責任についても、人命救助の観点からやむを得ず行った場合には、関係法令の規定に照らし、免責されるべきものと報告書においても述べられている。
| 関連する法令 |
|
AED使用の有資格者は、医師、看護師、救急救命士であり、医師・看護師以外の国家資格を有する医療従事者(コ・メディカル)を含めた病院業務者や、救急救命士の資格のない救急業務者などは、「一定の頻度で心停止者に対し応急の対応をすることが期待・想定される者」に該当すると考えられる。心停止患者の発生が予想されるスポーツ施設のスタッフなども、この「一定の頻度で心停止者に対し応急の対応をすることが期待、想定される者」に相当するであろう。
また、職場の衛生管理者等もこの立場に相当するのかもしれない。産業保健スタッフは、職場内におけるそれぞれの従業員が、「一定の頻度で心停止者に対し応急の対応をすることが期待・想定される者」と、反復・継続性は認められない者、そのどちらに該当するかを認識した上で、PAD体制構築にあたる必要がある。
職場領域におけるPADを含めた救急体制構築
職域でのAEDの配備においては、AEDの配備場所を分かりやすく明示するなど、誰でもすぐに使用できるようにしておかなければいけない。AED使用時に用いる可能性のあるものや、CPRで必要となるものを一緒に置いておき、いつでも救急の現場に持ち出せるようにしておく必要がある。病院外では5分以内の除細動実施が目標となるが、より早期であればあるほど救命率は上昇することを考えると、100mから120mに1台、ビルでは各フロアに1台ほどの確保が望まれる。それはちょうど消火器と同じような扱いとなろう。但し、AEDがいくら多く配備されても、それがその場に居合わせた人々により早期除細動として実現されない限りその意味はない。PADの成功には、CPRとAED使用の講習を通した一般市民の啓発が重要な意味を持っているのである。
一般市民に対する講習に関しては、報告書の中で3時間程度で実施可能な講習内容に関して示されている。AEDの使用方法はもちろん、早期除細動の重要性の理解、CPR方法の習得が含まれる。AEDの使用にあたっては、患者の意識が無いこと、呼吸・循環のサインの確認が必要であり、またAEDの安全な使用のために、ペースメーカー埋め込み患者時や貼付薬剤の使用時、水で濡れている場合などの対応も習得させる必要がある。従業員の教育のため、職域での講習会実施などを含めた教育体制の整備も、救急体制構築の一つである。
また、AED使用に限らず、職場内で重症患者が発生した場合、救命の連鎖に従い①「迅速な通報」、②「迅速なCPR」、③「迅速な除細動」が滞りなく行えるかどうかにも注意を払う必要がある。①の通報を例に取っても、予め従業員に対し、緊急時にはすぐに119番通報するよう意識付けをしておかないと、現実にはなかなか難しいこともあろう。日本では覚知から救急隊現着までの時間は平均6.3分といわれているが、通報が遅くなれば当然救急隊到着までの時間も遅くなることになる。また、敷地の広い工場であれば、門から工場内の救急の現場まで迅速に救急隊を誘導する体制整備も必要であろう。職場での救急体制の整備には、PAD体制のみならず、職場において「救命の連鎖」に従った迅速な対応を取れるような危機管理を行っていかなければならないのである。
産業医自身の除細動を含めた救急医療に関しても考えねばならない。AED使用が非医療従事者へ拡大された現在、医師にとって除細動は実施できなければならない行為である。産業保健に携わる産業医にとっても、事業場内で発生した事例に対する救急診療、救急処置に対応するべく、自らがガイドライン2000の国際標準に基づき、除細動を含めたBLS・ACLSの知識・技術を担保していなければならない。2005年6月、心肺停止患者に心臓マッサージをはじめとした救急蘇生措置を怠ったとして、医師に実刑を科した刑事判決がなされた(京都地裁2005年6月13日判決、現在大阪高裁で控訴審中)。また除細動に関しても、2001年11月、救急の心室細動患者に、適時に除細動を採らなかったとして、医療法人に慰謝料の支払いを命じられた民事訴訟判決も出されている(東京高裁2001年11月5日判決)。このケースでは、救急医療を行った医師は、最初に心室細動を確認しながらもすぐに除細動を行わず、静脈確保と気管挿管をしたために、除細動の有効時間を失ってしまった。また心室細動の治療にエピネフリン投与が最初から行われなかった。ガイドライン2000が示すPrimary ABCDの大原則、つまり、まずはマスク換気下でできるだけ早期に3回のDCショックをかけることを行わなかったことが何より大きな問題となった。BLS・ACLSは、医療の標準化の上で、医師が備えるべき基本能力なのである。前述の通り、ガイドライン2000は世界的にも緊急時の標準的治療法として認知されており、もし訴訟になれば、救命治療が正しく行われたかについては、ガイドライン2000のBLS・ACLSの内容が基準になるのは明らかである。
おわりに
AEDの一般市民の使用許可によるPADの導入は、非医療従事者の救急危機管理だけを意味するのではない。医療従事者の救急危機管理能力そのものがはっきり表れることになり、我々はそれに対応していかなければいけないのである。産業保健スタッフは、社会における大きな構成要素である職域での救急危機管理体制を構築していく必要がある。また、現在のところはガイドライン2000が国際標準であるが、2005年11月にILCORによる新しい蘇生に関する共通基盤が発表され、それを基に、2005年12月~2006年初頭にはAHAにより新しいガイドラインが作成される予定である。日本国内の情勢も変化しており、2006年4月からは救急救命士によるエピネフリンの使用が許可されるようになる。産業保健スタッフは、救急蘇生に関する国際標準の状況を把握しながら、地域での病院前救護とメディカルコントロール体制も十分理解した上で、職域でのより良い救急危機管理のために、遅延なく対応していくことが求められている。
<参考文献>
- 厚生労働省:非医療従事者による自動体外式除細動器(AED)の使用のあり方検討会報告書.2004.
- American Heart Association: Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care, 2000.
- 原山信也:いざというときのための救急処置.安全衛生のひろば, 46(09):9-21, 2005.
- 谷中ゆかり、郡山一明、森晃爾:自動体外式除細動器(AED)と産業医学.産業医学レビュー, 18(1):41-50, 2005.
- 日本救急医学会、厚生労働省、総務省消防庁監修『病院前救護とメディカルコントロール』医学書院